原文轉自菠蘿因子
最近有個好朋友得了乳腺癌,本來已經決定要全切,後來我和幾位醫生都建議先做“新輔助治療”。她聽了我們的話,結果做了幾個療程,腫瘤就完全消失了,後來成功做了保乳手術。臨床數據顯示,這種情況下,患者生存期不受影響,生活質量更是大大提高。
通過這件事,我才意識到“新輔助治療”對很多中國患者是很新的事兒,今天就和大家聊聊這個概念。
相對歐美髮達國家,中國使用新輔助治療的比例相當低。
舉一個例子,對於HER2陽性的乳腺癌,歐美髮達國家約60%患者會接受新輔助治療,而據調查中國祇有不到20%。
什麼是新輔助治療?
簡單來說,新輔助治療是指主要治療手段(比如手術)之前做的一種治療。
根據不同的腫瘤類型,新輔助治療手段可能是化療,內分泌藥物,靶向藥物,免疫藥物,甚至是放療。
在歐美,最常使用新輔助治療的癌種,包括了乳腺癌、膀胱癌、肺癌、結直腸癌、腦瘤等。
為什麼要用新輔助治療呢?
整體而言,目的是使腫瘤縮小,殺滅看不見的轉移細胞,提高整體治療效果。對於不同的患者,使用新輔助治療主要目的有所不同。
- 讓本來不能手術的患者能夠手術。通過新輔助治療讓腫瘤降期,使不能手術的腫瘤轉化為可手術的;
- 讓本來需要全切的患者保住器官。通過新輔助治療讓腫瘤縮小,手術可能變得更容易。比如將需要全切的乳腺癌轉化為可保乳的情況,提高外科手術效果和患者生活質量;
- 了解患者腫瘤對什麼藥物敏感。通過新輔助治療,可以評估腫瘤對某些藥物是否會響應,為手術後進一步治療提供依據。
如果新輔助有用,那為什麼相對歐美,中國比較少用呢?這個原因是多種多樣的,比如:
- 患者和家屬擔心不盡快手術會耽誤治療,拒絕新輔助。
- 新輔助的臨床數據少,在中國適應症沒有批准。
- 多學科會診體系沒有建立,內科和外科醫生配合不足。
因此,要推動新輔助治療,一方面需要藥物的新輔助治療適應症被批准,另一方面需要做大量的專業教育,讓大家理解新輔助治療的價值和意義。
說到新輔助治療的教育,大家需要了解一個新術語,叫“病理學完全緩解(pCR)”。
病理學完全緩解(pCR):新輔助治療後,取出樣品到顯微鏡下,惡性腫瘤細胞完全消失。
下圖就是一個典型的病理學完全緩解,治療前穿刺發現很多腫瘤細胞(每個深紫色的點代表一個細胞),在新輔助治療後,手術取出來一看都消失了。

判斷新輔助療效的一個常用指標,就是病理學完全緩解(pCR)的患者比例。
很多研究顯示,使用新輔助治療後,達到病理學完全緩解(pCR)的患者治療效果更好,無進展生存期更長。最開始我那位朋友,說她腫瘤完全消失,其實就是達到了病理學完全緩解。
在很多的新輔助臨床試驗中,都以提高病理學完全緩解的比例作為主要目標:
一般而言,病理學完全緩解率越高,說明新輔助治療效果越好。
(三)
最近幾年,中國上市的新輔助適應症的藥物開始增多了。比如,針對HER2陽性早期乳腺癌患者的新輔助治療,去年中國藥監局批准了“曲妥珠單抗+化療”的雙藥方案,今年即將批准“帕妥珠單抗+曲妥珠單抗+化療”的三藥聯合方案。
其中,帕妥珠單抗、曲妥珠單抗都是針對HER2陽性乳腺癌的靶向藥。這裡最關鍵的一個詞,是“ HER2陽性”的乳腺癌。
被診斷乳腺癌後,最重要的問題之一,就是要知道到底是哪一種乳腺癌。除了早期和晚期的區別,分子分型也非常重要。
乳腺癌的分子分型怎麼做呢?
通過檢測乳腺癌細胞是否表達三個重要蛋白:ER(雌激素受體),PR(孕激素受體)和HER2(人表皮生長因子受體)。這三個蛋白表達(陽性或陰性)不同的組合,就決定了乳腺癌的分子亞型:HER2陽性,激素受體陽性,三陰性等。
乳腺癌的分子分型怎麼做呢?
通過檢測乳腺癌細胞是否表達三個重要蛋白:ER(雌激素受體),PR(孕激素受體)和HER2(人表皮生長因子受體)。這三個蛋白表達(陽性或陰性)不同的組合,就決定了乳腺癌的分子亞型:HER2陽性,激素受體陽性,三陰性等。
不同亞型的乳腺癌,最佳治療藥物和方案是截然不同的。被診斷為乳腺癌後,無論早期還是晚期,一定要盡快精準分型,然後接受規範化治療。這樣才能減少復發風險,獲得最佳治愈機會。
HER2陽性的乳腺癌,不僅HER2蛋白表達高,而且生長極度依賴於HER2這條致癌信號通路。而帕妥珠單抗,曲妥珠單抗這類針對HER2的靶向藥,能抑制這個通路的活性,從而殺死癌細胞,控制腫瘤生長。
說回“帕妥珠單抗+曲妥珠單抗+化療”的新輔助方案,它為啥能被批准呢?
就因為它能提高病理學完全緩解(pCR)的比例。
對於HER2陽性的早期乳腺癌的新輔助治療,以前主流的是兩藥方案(曲妥珠單抗+化療),有一定的效果,但不夠好。帕妥珠單抗的出現帶來了新的突破。
在歐美的臨床試驗中,三藥聯合進行新輔助治療,46%的患者腫瘤完全消失了!這些人都達到了病理學完全緩解。
後來的長時間追踪顯示,這些病理學完全緩解患者的5年無進展生存比例高達85%。
正因為如此,2013年,美國批准了“帕妥珠單抗+曲妥珠單抗+化療”的三藥方案,成為了HER2陽性早期乳腺癌患者新輔助治療的標準方案之一。
不出意外的話,6年的等待以後,同樣的適應症也終於將在中國獲批了。
之所以有延遲,是因為以前研究都主要在歐美人群中進行,缺乏中國人群的療效和副作用數據。這次中國獲批,是因為專門針對亞洲人群的3期臨床試驗也取得了成功。
對比兩藥的方案,三藥聯合(帕妥珠單抗+曲妥珠單抗+多西他賽)的新輔助治療,把亞洲患者病理學完全緩解率從21.8%提高到39.3%。
也就是說,近40%患者的腫瘤在手術前就消失了!
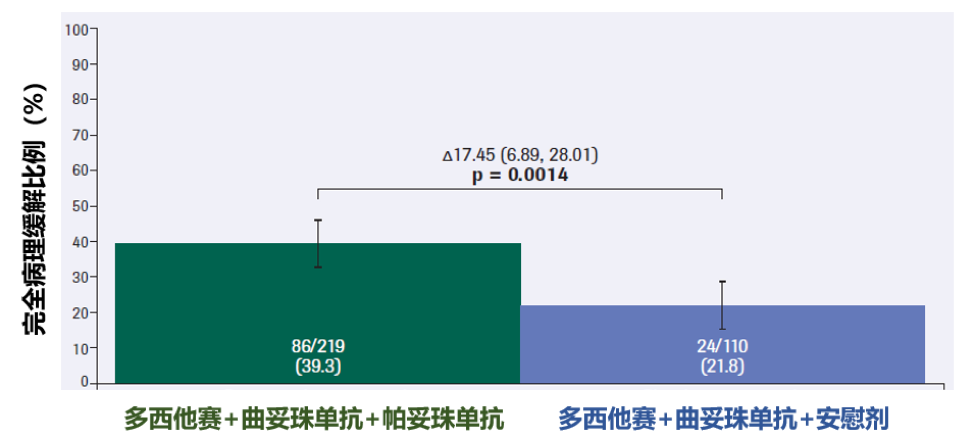
和兩藥方案相比,三藥聯合的新輔助治療還有個優勢,就是把用藥週期也從9個週期縮短到4個週期。
這在中國的具體臨床操作中,有巨大優勢,因為患者手術前等待的時間大大變短了。一方面,患者不用等太久就能接受手術,可以避免焦慮。另一方面,患者佔用病床的時間縮短,醫院也更容易安排。
時間短,效果好,這倆特點結合在一起,有希望顯著提高中國醫生和患者對乳腺癌這種新輔助治療的接受程度。
必須要需要強調的是,不同亞型的乳腺癌,新輔助治療使用藥物是不同的。
前面提到的這種新輔助方案適合HER2陽性的早期乳腺癌患者。但如果是激素受體陽性(ER+或PR+)的乳腺癌要用新輔助治療,那就主要考慮內分泌藥物或化療了。
(四)
不管是乳腺癌,肺癌還是其它腫瘤,曾經很長時間裡,我們都認為切得越多越好。
隨著化療藥,靶向藥、免疫藥的出現,腫瘤治療很多時候都不再是簡單的一切了之。現在的腫瘤治療越來越強調內科、外科、放療科和病理科等多學科的配合。
一個好醫生,希望最大化患者的生存時間,也希望最大化患者的生活質量。正是在這個理念的指導下,新輔助治療、輔助治療等概念開始逐漸興起,臨床試驗越來越多,使用比例越來越高。
隨著“腫瘤精準醫療”概念的出現,新輔助的手段也越來越豐富,曾經只有化療,而現在是基於分子亞型的精準治療。僅在乳腺癌中,新輔助治療就可能使用化療、抗HER2靶向治療聯合化療、內分泌治療等。
以前由於種種局限,中國的新輔助治療比例不高,但情況正在快速改變。規範化的新輔助治療,將是患者的福音。
致敬生命!
參考資料:
1. Pathological complete response and long-term clinical benefit in breast cancer: the CTNeoBC pooled analysis. Lancet. 2014;384(9938):164–172.
2. Performance and practice guideline for the use of neoadjuvant systemic therapy in the management of breast cancer. Ann Surg Oncol. 2015;22(10):3184–3190.
3. Neoadjuvant therapy in early breast cancer: treatment considerations and common debates in practice. Clin Oncol. 2017;29:642–652.
4. Pertuzumab plus trastuzumab plus docetaxel for metastatic breast cancer. N Engl J Med 2012; 366:109-19.
5. Adjuvant Pertuzumab and Trastuzumab in Early HER2-Positive Breast Cancer. N Engl J Med 2017; 377:122-131
6. Efficacy and safety of neoadjuvant pertuzumab and trastuzumab in women with locally advanced, inflammatory, or early HER2-positive breast cancer (NeoSphere): a randomised multicentre, open-label, phase 2 trial. Lancet Oncol 2012; 13: 25–32 .
7. 5-year analysis of neoadjuvant pertuzumab and trastuzumab in patients with locally advanced, inflammatory, or early-stage HER2-positive breast cancer (NeoSphere): a multicentre, open-label, phase 2 randomised trial. Lancet Oncol. 2016 Jun; 17(6):791-800.
8. Long-term outcomes for neoadjuvant versus adjuvant chemotherapy in early breast cancer: meta-analysis of individual patient data from randomised trials.Lancet Oncol. 2017;
9. Pertuzumab plus Trastuzumab plus Docetaxel for Metastatic Breast Cancer. N Engl J Med 2012; 366:109-119
10.《中國乳腺癌新輔助治療專家共識(2019年版)》,中國癌症雜誌. 2019; 29(5): 390-400 .

